16% всех онкологических недугов составляет злокачественный процесс в шейке матки.
Этот процесс возникает не вдруг. Рак шейки матки – это следствие постепенного развития заболевания, к которому в подавляющем большинстве случаев приводит дисплазия.
Что же делать, если обнаружена дисплазия? Излечима она или нет? Можно ли остановить ее трансформацию в рак?
Дисплазия на сегодняшний день лечится довольно эффективно, поэтому данная патология не является приговором, и предотвратить ее трансформацию в онкологию вполне возможно.
Время, за которое дисплазия переходит в рак, еще не сопровождающийся прорастанием в окружающие ткани, составляет в среднем от 1 до 5 лет в зависимости от степени диагностированной патологии.
Общие сведения
- низкий иммунитет;
- эндокринные заболевания;
- наследственность;
- наличие кондилом на интимных органах;
- ранняя интимная близость и ранние роды;
- большое количество родов, а также тяжелые роды;
- механические повреждения слизистой;
- интимная близость с мужчиной, у которого имеется онкологический процесс в половом члене;
- курение;
- авитаминоз.
Степени патологии
Дисплазия делится на три стадии, различающиеся тяжестью поражения:
- – – поражается треть нижнего слоя эпителия, но средний и поверхностный слой слизистой имеют нормальное расположение;
- – – поражение охватывает приблизительно 2/3 эпителия, и в слоях уже начинают происходить патологические изменения;
- – – неинвазивный рак, который отличается от злокачественного процесса тем, что строма остается незатронутой, однако, при этом поражается большая часть эпителия.
Если 3 степень дисплазии длительное время остается без адекватного лечения, заболевание трансформируется в инвазивный рак, со всеми вытекающими отсюда последствиями.
Методы лечения дисплазии зависят от тяжести недуга. На начальных стадиях заболевание можно вылечить при помощи народной медицины и консервативных методик, но в запущенных стадиях подобное лечение будет неэффективным. В сложных ситуациях целесообразно назначать хирургическое лечение патологии. В настоящее время существует большое количество способов, которые с успехом применяются на практике. Наиболее безопасными, но крайне эффективными методиками на сегодняшний день считаются ФДТ и удаление пораженных очагов радиоволновым способом. Это щадящее лечение, которое не противопоказано женщинам, впоследствии планирующим беременность.

Диагностика заболевания
Должна быть комплексной. Первым делом врач осматривает пациентку в гинекологическом кресле и при обнаружении патологических очагов в области шейки матки отправляет женщину на дополнительное обследование.
Они включает в себя:
- цитологический анализ мазка;
- выскабливание;
- ПЦР-анализ;
- анализ на половые гормоны;
- клинический анализ мочи и крови;
- биопсия.
Также проводятся аппаратные обследования:
- УЗИ – через брюшную стенку, но более точным считается трансвагинальное обследование. Девственницам может быть проведено трансректальное обследование;
- кольпоскопия – исследование, в ходе которого используется оптическое оборудование, позволяющее визуализировать слизистую шейки в 30-кратном размере.
Медикаментозное лечение
Медикаментозное лечение считается эффективным на начальных стадиях заболевания , как правило, такое лечение назначают курсом на три месяца. Если положительная динамика наблюдается, его могут продолжить, в противном случае назначается хирургическое вмешательство.
Назначаются следующие препараты:
- иммуностимуляторы . Поскольку наиболее частой причиной дисплазии является вирус папилломы, необходимо поднимать иммунитет, чтобы организм мог самостоятельно бороться с инфекционным агентом. В большинстве случаев назначают Изопринозин , Реаферон , Продигиозан и другие. Надо сказать, что подобное лечение продолжается и после избавления от патологии, чтобы избежать рецидивов;
- антибиотики . Данная группа препаратов назначается только для устранения фоновых инфекционных процессов, если они имеют место. Как правило, дисплазия часто развивается на фоне гонореи, хламидиоза и прочих инфекций, победить которые можно только с помощью антибактериальных средств. Чаще всего назначается Тержинан , Гексикон , Макмиррор , Клион Д , Метронизадол , Клиндамицин и так далее. Препарат подбирается в каждом отдельном случае индивидуально, поскольку должен учитываться вид инфекции;
- препараты для восстановления микрофлоры . Дисплазия отрицательно влияет на состоянии слизистой, что влечет за собой увеличение риска присоединения инфекций и грибков. Поэтому при дисплазии назначается Ацилакт , Лактонорм , Лактожиналь и прочие;
- витамины в лечении дисплазии крайне важны, особенно фолиевая кислота, селен, Е, В, С и А.

Применение народных средств
Может помочь справиться с дисплазией, только если применяется в качестве дополнительной терапии к консервативному лечению. Перед использованием любых народных методов необходимо проконсультироваться с врачом.
Вот несколько наиболее эффективных рецептов:
- алоэ . Сок этого растения обладает противовоспалительными свойствами, а кроме того, содержит много витаминов. Свежесрезанный лист алоэ измельчают до образования кашицы, затем отжимают из нее сок, смачивают тампон и вставляют во влагалище на 5 часов. Данную процедуру рекомендуется проводить в течение месяца каждый день;
- календула . Цветы этого лекарственного растения обладают бактерицидным эффектом, поэтому его рекомендуется использовать при наличии инфекций половых органов, которые часто сопровождают дисплазию. 20 грамм цветков заливают стаканом оливкового масла, настаивают неделю в темном месте, а затем пропитывают тампон и вводят во влагалище на 3-5 часов;
- облепиховое масло . Кроме противовоспалительных и антибактериальных свойств, облепиховое масло ускоряет регенерационные процессы в тканях. Тампон с облепиховым маслом рекомендуется вставлять во влагалище на всю ночь;
- прополис . Продукты пчеловодства имеют очень широкий спектр действия, одним из которых является повышение местного иммунитета. 10 грамм прополиса смешивают со сливочным маслом (200 гамм) и ставят на водяную баню. Через 15 минут состав остужают и процеживают сквозь марлю. В полученном составе смачивают тампон и вводят на ночь во влагалище. Данный рецепт противопоказан женщинам, имеющим аллергию на продукты пчеловодства;
- эвкалипт . Это растения помимо антисептических свойств обладает болеутоляющим действием. Пару столовых ложек листьев необходимо залить стаканом воды, прокипятить 5 минут, и оставить для настаивания. Затем использовать в качестве спринцеваний – столовая ложка средства разбавляется стаканом теплой кипяченной воды.
Хирургическое вмешательство
В случае тяжелой формы недуга, а также, если консервативная медицина не приносит положительного эффекта, патология лечится хирургическим путем.
Для этого применяются следующие методики:
- химическая коагуляция – пораженные очаги слизистой обрабатываются специальными препаратами, которые провоцируют ожог и некроз тканей;
- диатермокоагуляция – иссечение пораженных тканей электрическим током. Операция довольно болезненная, поэтому проходит под местным наркозом;
- криодеструкция – на слизистую происходит воздействие жидким азотом, что приводит к заморозке и отслоению патологических тканей;
- вапоризация лазером – прижигание дисплазии лазером;
- – осуществляется при помощи специального аппарата Сургитрон;
Операция по полному или частичному проводится в следующих случаях:
- распространение патологического процесса по цервикальному каналу;
- умеренная и тяжелая степень недуга, которая сопровождается неинвазивным раком или наличием большого количества атипичных клеток;
- деформация шейки матки;
- частые рецидивы недуга, несмотря на применение различных тактик лечения.
Последствия дисплазии
Последствия не вылеченной дисплазии могут быть следующими:
- трансформация в онкологическое заболевание. Без лечения наблюдается в половине случаев;
- возникновение рубцов, которые снижают эластичность тканей. Надо сказать, что в основном данное осложнение возникает после хирургического лечения, но в некоторых случаях может иметь место и после консервативной терапии;
- снижение тканевого иммунитета;
- присоединение воспалительных и инфекционных процессов;
- рецидивы.
Вакцина против ВПЧ
В связи с тем, что дисплазия – это следствие воздействия на слизистую шейки вируса папилломы, целесообразно делать прививку от данного вируса.
В настоящее время данная вакцина представлена двумя препаратами:
- Гардасил – противостоит проникновению в организм 11 штамма, а также основных онкогенных штаммов – 16 и 18;
- Церварикс – противодействует в отношении 16 и 18 штамма вируса.
Оптимальный возраст для вакцинации – 12-15 и 20-23 года. Очень важно перед прививкой пройти полное гинекологическое обследование, особенно, если у девушки уже имелась половая близость.
ОБРАТИТЕ ВНИМАНИЕ!
При наличии вируса папилломы в организме вакцинация становится бессмысленной.

Дисплазия шейки матки – это предраковое состояние, при котором в шейке матки обнаруживаются ненормальные (атипичные) клетки. Эти атипичные клетки еще не являются злокачественными, но в отсутствие лечения через несколько лет они могут стать раковыми.
Другое название дисплазии шейки матки это цервикальная интраэпителиальная неоплазия, или ЦИН (англ. CIN).
Дисплазия шейки матки и эрозия шейки матки
Некоторые гинекологи при подозрении на дисплазию шейки матки говорят своим пациенткам, что это . Иногда это делается для того, чтобы женщина смогла хотя бы примерно понять, что не так с ее здоровьем.
Тем не менее, в строгом понимании, эрозия шейки матки это не то же самое, что дисплазия.
Дисплазия - это рак?
Дисплазия это не рак шейки матки, но без лечения она может перерасти в рак. Риск перехода дисплазии в рак шейки матки тем выше, чем сильнее выражена дисплазия. Так, например, слабая (легкая) дисплазия шейки матки переходит в рак намного реже, чем умеренная и сильная (тяжелая) дисплазия.
Согласно существующей статистике, от легкой дисплазии до развития рака шейки матки проходит в среднем 10-20 лет. Чем моложе женщина на момент выявления у нее дисплазии, тем ниже риск перехода дисплазии в рак шейки матки.
Почему развивается дисплазия шейки матки?
Точные причины возникновения дисплазии шейки матки пока не ясны. Так как у большинства женщин с дисплазией в организме обнаруживается вирус папилломы человека (ВПЧ), считается, что именно этот вирус вызывает появление атипичных клеток.
У кого может появиться дисплазия шейки матки?
Наиболее часто дисплазия шейки матки обнаруживается у молодых женщин от 25 до 35 лет. Тем не менее, это состояние может развиться в любом возрасте.
Повышенный риск дисплазии шейки матки наблюдается в следующих случаях:
если женщина курит (риск дисплазии повышается в 2 раза);
если женщина начала половую жизнь в возрасте до 18 лет;
если у женщины было несколько сексуальных партнеров, с которыми она практиковала незащищенный секс (без презерватива);
если у женщины есть или был сексуальный партнер, у которого до нее было много женщин;
если женщина принимает лекарства, снижающие иммунитет (стероидные гормоны, химиотерапевтические препараты и т.д.);
если женщина инфицирована ВИЧ.
Какие симптомы вызывает дисплазия шейки матки?
В подавляющем большинстве случаев дисплазия шейки матки протекает бессимптомно и обнаруживается лишь во время профилактического обследования у гинеколога. Именно из-за бессимптомного течения дисплазии всем женщинам, достигшим возраста 21 года, рекомендуется регулярно (раз в 2-3 года или чаще) сдавать .
Основной признак дисплазии шейки матки это из влагалища каждый раз после секса. Также кровянистые выделения могут появляться в середине цикла, без видимых на то причин.
Если вас часто беспокоят мажущие выделения, обязательно посетите гинеколога и сдайте мазок на цитологию.
Диагностика дисплазии шейки матки
Если мазок на цитологию выявил подозрительные изменения в шейке матки, гинеколог может рекомендовать дополнительные анализы для уточнения диагноза:
Анализы на ВПЧ
Какие степени дисплазии существуют?
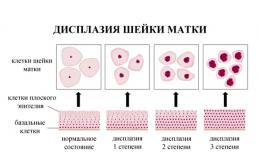
В зависимости от того, насколько глубоки повреждения шейки матки, различают 3 степени цервикальной интраэпителиальной неоплазии: легкая дисплазия (первой степени), умеренная дисплазия (второй степени) и выраженная дисплазия (третьей степени).
Что такое дисплазия шейки матки первой степени и что делать?
Дисплазия шейки матки 1 степени (ЦИН 1, CIN 1) – это легкая (слабая) степень дисплазии, при которой атипичные клетки обнаруживаются только на поверхности слизистой оболочки шейки матки и не затрагивают ее глубокие слои.
Легкая дисплазия шейки матки, как правило, не опасна. Только у 10 % женщин легкая дисплазия переходит в умеренную или выраженную дисплазию в течение ближайших 2-4 лет. У остальных 90% дисплазия первой степени проходит самостоятельно.
Для того чтобы составить дальнейшую тактику лечения, ваш гинеколог может рекомендовать вам сдать анализ на ВПЧ высокого онкогенного риска (ВПЧ 16 и 18 типа).
Если анализы на ВПЧ будут отрицательны, то лечение не назначается, так как велика вероятность самостоятельного выздоровления. Ваш гинеколог порекомендует прийти на повторное обследование через 6-12 месяцев. Если через 6-12 месяцев мазок на цитологию будет в норме, вам нужно будет сдать еще 2 мазка на цитологию с интервалом в 6 месяцев и при нормальных результатах всех мазков вы сможете перейти к обычному графику обследования (один раз в 2-3 года).
Если анализы на ВПЧ высокого риска будут положительны, либо если повторные обследования выявят дисплазию снова, вам может потребоваться лечение. О возможных методах лечения мы поговорим ниже.
Что такое дисплазия шейки матки второй степени и что делать?
Дисплазия шейки матки 2 степени (ЦИН 2, CIN 2) это умеренная степень дисплазии, при которой атипичные клетки обнаруживаются в поверхностном и промежуточном слоях слизистой оболочки шейки матки, но не затрагивают ее глубокие слои.
Большинство специалистов придерживаются мнения, что умеренную дисплазию нужно лечить сразу, так как риск ее перехода в тяжелую дисплазию и рак шейки матки достаточно высок. О возможных методах лечения мы поговорим ниже.
Что такое дисплазия шейки матки третьей степени и что делать?
Дисплазия шейки матки 3 степени (ЦИН 3, CIN 3) это тяжелая (выраженная) степень дисплазии, при которой атипичные клетки обнаруживаются во всех слоях слизистой оболочки шейки матки. Иногда дисплазию третьей степени называют карцинома-ин-ситу (carcinoma in situ, CIS).
Риск перехода ЦИН 3 в рак шейки матки очень высок, поэтому лечение откладывать нельзя. О возможных методах лечения мы поговорим ниже.
Лечение дисплазии шейки матки
К сожалению, не существует эффективных лекарственных методов лечения дисплазии шейки матки. Народные методы лечения дисплазии травами и другими лекарственными растениями не показали эффективности, и поэтому не рекомендованы.
Все существующие способы лечения основаны на уничтожении или удалении измененных участков шейки матки. В зависимости от степени дисплазии шейки матки, возраста пациентки и ее желания в будущем иметь детей, гинеколог подберет оптимальный метод лечения.
Прижигание дисплазии шейки матки (синонимы: электроэксцизия петлевая эксцизия, диатермокоагуляция)
Это наиболее дешевый и доступный метод лечения дисплазии, который широко применяется во всем мире. Удаление измененных участков шейки матки производится с помощью петли, через которую пропускается электрический ток.
Прижигание шейки матки имеет свои недостатки: этот метод травмирует шейку матки и после прижигания на ней нередко остаются рубцы (шрамы). Рубцы на шейке матки могут в будущем привести к бесплодию, к невынашиванию беременности или к . В связи с этим, электроэксцизия шейки матки не рекомендована молодым нерожавшим девушкам или женщинам, которые в будущем планируют беременность.
Электроэксцизия производится в амбулаторных условиях, то есть, для ее проведения не нужно ложиться в больницу. Перед прижиганием гинеколог введет в шейку матки обезболивающий укол, чтобы устранить неприятные ощущения. Во время процедуры вы будете в сознании, но не будете чувствовать боль.
Что будет после?Через несколько часов после прижигания, когда действие анестетика пройдет, вы можете почувствовать боль в области шейки матки (внизу живота, в глубине влагалища). Это нормально. Если боли будут сильными, примите таблетку обезболивающего (например, Ибупрофен или Парацетамол). Для устранения боли нельзя принимать Аспирин и лекарства, его содержащие, так как это средство может спровоцировать кровотечение из ранки на шейке матки.
После электроэксцизии могут появляться кровянистые выделения из влагалища разной степени обильности. Эти выделения могут длиться несколько недель подряд, иногда в течение месяца после прижигания. Пока идут кровянистые выделения, используйте только (и ни в коем случае не тампоны), и ничего не вводите во влагалище. Соблюдайте .
Через 4-5 недель после процедуры посетите гинеколога. Врач вас осмотрит и сообщит, насколько успешно проходит заживление шейки матки. Если все будет в порядке, гинеколог разрешит начать половую жизнь.
- если после электроэксцизии развилось обильное кровотечение
- если после прижигания температура тела поднялась до 37,5С и выше
- если после прижигания шейки матки появились выделения с неприятным запахом
Лазерное лечение дисплазии шейки матки
Лечение дисплазии лазером это современный метод, который высоко эффективен и практически не вызывает никаких последствий в будущем. Существует два основных метода лазерного лечения: лазерная вапоризация и лазерная конизация шейки матки.
Лазерная вапоризация – это процесс выпаривания патологических очагов шейки матки, который происходит только в пределах пораженных тканей и не затрагивает здоровые участки. Вместе с тем, во время процедуры быстро прижигаются кровоточащие сосуды, поэтому после лазерного лечения не наблюдается длительных мажущих выделений. Лазерная вапоризация при дисплазии шейки матки может быть произведена даже молодым нерожавшим девушкам и женщинам, которые планируют в будущем родить ребенка.
Лазерная вапоризация производится в условиях поликлиники и занимает не более 30 минут. Это безболезненная процедура, поэтому нередко ее производят под местной анестезией или вообще без анестезии.
Что будет после лазерной вапоризации?После процедуры могут наблюдаться незначительные мажущие выделения, которые длятся около 3-5 дней. Через 7-10 дней после лечения выделения могут появиться вновь. На время этих выделений используйте , а не тампоны.
В каком случае нужно срочно обратиться к врачу:
Лазерная конизация шейки матки – это удаление очагов дисплазии шейки матки с помощью лазерного луча. В отличие от лазерной вапоризации, при этом методе лечения патологические участки не уничтожаются, а отсекаются, и поэтому могут быть направлены на дальнейшее гистологическое исследование.
Лазерная конизация шейки матки производится под общим наркозом, так как эта процедура требует высокой точности наведения лазерного луча и любые движения пациентки могут привести к повреждению здоровых тканей.
Что будет после лазерной конизации шейки матки?Поинтересуйтесь у своего врача, будет ли производиться гистологическое исследование полученного материала, и если да, то когда можно будет узнать результаты.
После процедуры у вас могут появиться мажущие кровянистые выделения, которые продлятся 5-7 дней. Через 3 недели после конизации выделения могут появиться вновь. Это нормально и связано с процессами заживления раны на шейке матки. На время этих выделений используйте , а не тампоны. В течение минимум 3 недель после конизации рекомендуется воздержаться от секса.
В каком случае нужно срочно обратиться к врачу:
- если после процедуры развилось обильное кровотечение
- если температура тела поднялась до 37,5С и выше
- если появились выделения с неприятным запахом
Радиоволновое лечение дисплазии шейки матки
Радиоволновое лечение дисплазии шейки матки достаточно популярно в России и в странах постсоветского пространства благодаря высокой доступности аппаратов Сургитрон, с помощью которых и осуществляется лечение.
Считается, что лечение дисплазии Сургитроном эффективно и безопасно, поэтому может быть рекомендовано молодым нерожавшим девушкам и женщинам, планирующим в будущем родить ребенка.
Лечение радиоволнами производится в кабинете гинеколога и не требует общего наркоза.
Что будет после радиоволнового лечения?После процедуры могут наблюдаться незначительные мажущие выделения, которые длятся около 3 дней. Через 7-10 дней после лечения выделения могут появиться вновь. На время этих выделений используйте , а не тампоны.
Полное выздоровление шейки матки наступает через 3-4 недели.
В каком случае нужно срочно обратиться к врачу:
- если после процедуры развилось обильное кровотечение
- если температура тела поднялась до 37,5С и выше
- если появились выделения с неприятным запахом
Лечение дисплазии жидким азотом (синонимы: криодеструкция, замораживание, прижигание жидким азотом)
Криодеструкция это эффективный метод лечения дисплазии шейки матки, который может быть рекомендован молодым нерожавшим девушкам и женщинам, которые в будущем планируют беременность.
Суть лечения жидким азотом состоит в том, что на патологические участки шейки матки воздействуют очень низкими температурами, замораживая их. Замороженные ткани шейки матки погибают и вскоре отторгаются, а здоровые ткани остаются на месте.
Криодеструкцию производят в условиях поликлиники. Это безболезненная процедура, которая не требует никакого обезболивания.
Что будет после криодеструкции?После процедуры лечения жидким азотом у вас могут появиться прозрачные водянистые выделения с желтоватым оттенком. Это нормально, и выделения проходят самостоятельно в течение 5-7 дней. Во время этих выделений старайтесь использовать , а не тампоны.
Через несколько недель после процедуры вы можете заметить на трусиках небольшой участок ткани – это струп (грубо говоря, вавка), под которой происходило заживление шейки матки.
В каком случае нужно срочно обратиться к врачу:
- если после процедуры развилось обильное кровотечение
- если температура тела поднялась до 37,5С и выше
- если появились выделения с неприятным запахом
Конизация шейки матки при дисплазии
Конизация шейки матки это один из наиболее старых методов лечения дисплазии, который применяется при выраженных повреждениях шейки матки. Во время конизации врач удаляет достаточно большой участок шейки матки, в связи с чем эта процедура считается травматичной и сопряжена с некоторыми последствиями в будущем.
Конизация шейки матки может быть произведена обычным скальпелем (ножевая, холодно-ножевая конизация шейки матки), специальной петлей с электрическим током (электроконизация шейки матки), либо лазером (лазерная конизация, о которой мы говорили выше).
Независимо от выбранного метода, конизация шейки матки производится под общим наркозом, либо под спинальной или эпидуральной анестезией. Для проведения этой процедуры вам нужно будет лечь в больницу на 1-2 дня.
Что будет после конизации шейки матки?После конизации шейки матки у вас могут появиться достаточно обильные кровянистые выделения, как при месячных. Эти «месячные» могут длиться 5-7 дней, а после этого переходят в мажущие выделения. Мажущие кровянистые выделения могут сохраняться в течение 3-4 недель после операции. На все время этих выделений используйте , а не тампоны.
После конизации шейки матки могут наблюдаться боли внизу живота. Для того чтобы ослабить эти боли, можно принять таблетку Ибупрофена или Парацетамола.
В каком случае нужно срочно обратиться к врачу:
- если после конизации развилось обильное кровотечение
- если температура тела поднялась до 37,5С и выше
- если появились выделения с неприятным запахом
Ампутация шейки матки при дисплазии
Ампутация шейки матки стала применяться в лечении дисплазий не так давно. Ампутация может потребоваться только при тяжелых формах дисплазий (при дисплазии 3 степени) и при раке шейки матки на ранних стадиях.
Основное преимущество этой операции заключается в том, что после ампутации шейки матки женщина все еще сохраняет способность забеременеть и выносить ребенка.
Операция производится под общим наркозом, либо под спинальной или эпидуральной анестезией.
Что будет после операции?После ампутации шейки матки могут появляться мажущие кровянистые выделения из влагалища. Как правило, выделения не обильны, но могут длиться 3-4 недели и более. Используйте на время этих выделений.
Если после операции вы испытываете боли, можно принять таблетку Ибупрофена или Парацетамола.
В каком случае нужно срочно обратиться к врачу:
- если после операции развилось обильное кровотечение
- если температура тела поднялась до 37,5С и выше
- если появились выделения с неприятным запахом
Можно ли заниматься сексом при дисплазии шейки матки?
При дисплазии шейки матки можно жить половой жизнью. Если вы прошли через одну из процедур по лечению дисплазии, то ваш гинеколог может рекомендовать половой покой в течение нескольких недель до полного заживления шейки матки.
Прогноз и последствия при дисплазии шейки матки
При своевременном лечении дисплазия шейки матки не опасна для жизни и для здоровья. Тем не менее, даже после удаления поврежденных очагов шейки матки сохраняется риск рецидива (повторного развития дисплазии).
Для того чтобы не пропустить возможный рецидив, всем женщинам после лечения дисплазии необходимо регулярно посещать гинеколога и сдавать необходимые анализы. Обычно, гинеколог рекомендует прийти на повторное обследование через 6 и 12 месяцев. Профилактическое обследование может включать , анализы на ВПЧ и кольпоскопию.
Дисплазия шейки матки во время беременности
Иногда дисплазия шейки матки может обнаруживаться во время беременности. Чаще всего, это легкая дисплазия, которая не требует лечения и самостоятельно проходит после родов.
Если у вас была обнаружена дисплазия шейки матки 1 степени, вам потребуется лишь более тщательное наблюдение со стороны врача-гинеколога. Ваш врач может рекомендовать несколько повторных обследований шейки матки ( , ) в течение беременности. Проводимые обследования не угрожают беременности и не повышают риск выкидыша. Дисплазия не окажет негативного влияния на здоровье будущего ребенка.
При умеренной и тяжелой дисплазии шейки матки беременной может потребоваться более тщательное обследование, которое может включать даже биопсию шейки матки. сопряжена с небольшим риском выкидыша или преждевременных родов, поэтому ее производят только по строгим показаниям, если до родов ждать опасно. Как правило, даже при выраженной дисплазии шейки матки лечение откладывается до тех пор, пока женщина не родит. В течение всей беременности вам нужно будет регулярно посещать гинеколога и сдавать повторные анализы, которые позволят контролировать патологический процесс в шейке матки.
Профилактика дисплазии шейки матки
Так как основная причина дисплазии шейки матки это (ВПЧ), главным методом профилактики дисплазии является предотвращение инфицирования этим вирусом. Наиболее эффективные способы предотвратить заражение ВПЧ это вакцинация и . Вакцины, защищающие от наиболее опасных типов ВПЧ, называются и Церварикс.
Дисплазия и рак шейки матки встречаются в два раза чаще у курящих женщин, и это одна из многих причин, по которой женщинам рекомендуется отказаться от курения.
Чтобы не «пропустить» заболевание, всем девушкам, начиная с 21 года необходимо регулярно раз в 2-3 года сдавать .
Об слышали все женщины, это и не удивительно, ведь почти 70% женщин сталкиваются с этим недугом.
Запущенная форма недуга опасна существенным снижением тканевого иммунитета, а это приводит к тому, что на слизистой создаются условия, благоприятные для развития патогенной микрофлоры.
Поэтому эрозия часто сопровождается грибковыми и вирусными заболеваниями, а также цервицитом. В некоторых случаях эрозия может приводить к , и даже к развитию злокачественных процессов.
Поэтому лечение недуга должно проводиться своевременно и качественно.
Что такое эрозия матки?
Это патологическое состояние, при котором эпителий шейки с внешней стороны оказывается поврежденным . На начальном этапе заболевание может охватывать треть эпителиальной ткани, но с прогрессированием недуга в процесс включается весь эпителий – как в ширину, так и в глубину.
По своей сути эрозия – это ранка, которая схожа с ссадиной на коже. Такое поражение может быть нескольких видов – врожденная, истинная и псевдоэрозия . Последние два типа заболевания имеют одинаковые схемы лечения, но отчаются характером повреждения эпителиальной ткани.
ОБРАТИТЕ ВНИМАНИЕ!
Иногда эрозия на ранней стадии проходит без постороннего вмешательства, но чаще переходит в хроническую форму, которая обязательно должна подвергаться терапии. Врожденная эрозия в большинстве случаев в лечении не нуждается.
Во внешнем виде разницы между разными типами эрозий практически нет, клиническая картина тоже особо не различается, разве что недуга совершенно не доставляет дискомфорта и никогда не трансформируется в злокачественный процесс.
Начальные формы заболевания клинической картины не имеют, поэтому часто диагностируются случайно, более поздние стадии сопровождаются следующими проявлениями :
- кровянистые выделения во время интимной близости;
- болевые и дискомфортные ощущения во время полового контакта;
- межменструальные кровянистые ;
- воспалительные процессы, кандидоз и прочие недуги репродуктивных органов – косвенные признаки эрозии.
Поскольку эрозия имеет неспецифические симптомы, которые часто можно наблюдать при различных патологиях органов половой сферы, очень важно правильно диагностировать заболевание .
Причины заболевания
Причины появления эрозии могут быть следующими :
- травма шеечной поверхности;
- гормональные нарушения;
- низкий иммунитет;
- отсутствие гигиены;
- беспорядочная интимная жизнь;
- аборты;
- воспалительные процессы;
- инфекции, передающиеся половым путем;
- генетическая предрасположенность;
- химическое воздействие.
Кроме того, эрозийное поражение слизистой шейки может наблюдаться на фоне других патологий органов малого таза .

Медикаментозное лечение
эрозии представляет собой комплекс терапевтических мероприятий, которые могут повлиять на причины возникновения заболевания, а также снимают воспалительные процесс и положительно влияют на поврежденные ткани.Как правило, назначаются противовирусные, антимикоидные или антибактериальные препараты . Поскольку заболевание часто протекает в хронической форме, в качестве дополнительной терапии назначаются иммуностимуляторы, которые участвуют в процессах обмена.
Если в ходе обследования выясняется, что недуг спровоцирован гормональными нарушениями, назначается гормонотерапия.
Консервативное лечение состоит из двух этапов – противовоспалительная терапия и репаративная терапия .
Если заболевание вызвано специфическими возбудителями (туберкулезными или сифилитическими) необходима консультация физиатра или венеролога. Первым делом необходимо устранить основной процесс, а уже потом лечить саму эрозию .
Антибактериальную терапию целесообразно проводить только при наличии бактериальной инфекции, ее назначение возможно после тестов на чувствительность бактерий к тому или иному препарату . В некоторых случаях недуг может быть вылечен местными препаратами – это могут быть аппликации и генитальные свечи с разным составом.
Местное лечение может назначать исключительно специалист после того как причина недуга будет точно известна.
Тержинан
Препарат назначают для местной терапии большего количества гинекологических недугов . При введении внутрь влагалища средство оказывает противовоспалительное, антимиокоидное и бактерицидное действие, поэтому его применение целесообразно при патологиях различного характера.
Вагинальные таблетки Тержинан пациентками переносятся хорошо. Никакого дискомфорта, как правило, не вызывают. Поскольку препарат воздействует строго на местном уровне, вероятность попадания действующего вещества в кровь стремится к нулю, поэтому противопоказаний к использованию лекарственного средства практически нет.
Состав
Тернидазол, входящий в состав средства уничтожает гарднереллы и трихомонады. Кроме того, в состав вагинальных таблеток входит неомицин, нистатин, преднизолон, гвоздичное масло и масло герани.
Дополнительные компоненты представлены крахмалом, стеоратом магния, лактозным моногидратом и диоксидом коллоидного кремния .

Форма выпуска
Препарат выпускается в виде вагинальных таблеток плоской формы . Цвет светло-желтый.
Допустимы темные вкрапления. В середине таблетки пропечатана литера Т.
Некоторые путают вагинальные таблетки со свечами. В форме суппозиториев Тержинан не выпускается, форма выпуска только одна – вагинальные таблетки .
Принцип работы
Действие препарата основано на сочетании гормонального, противогрибкового и антибактериального компонента.
Тернидазол оказывает трихомонацидное действие.
Неомицин – антибиотик широкого действия, который подавляя белковый синтез в клетках бактерий, уничтожает их . К этому антибиотику чувствительны анаэробные и грамотрицательные бактерии.
Нистатин – оказывает антимикоидное действие . Уничтожает грибковую инфекцию за счет повреждения их клеточных оболочек. К препарату особо чувствительны грибки Кандида, которые являются причиной молочницы, вагинального кандидоза и прочих заболеваний.
Преднизолон – глюкокортикостероид, который обеспечивает противоаллергическое, противовоспалительное и противоотечное действие .
Что касается эксципиентов – гвоздичного и гераневого масла, они способствуют подержанию целостности эпителия, а также стабилизируют нормальную кислотность.
Кроме того, эти вещества содействуют лучшему проникновению действующих веществ во влагалищную слизистую, и уничтожают простейшие микроорганизмы .

Показания к применению
Тержинан используется для терапии и профилактики воспалительных и инфекционных заболеваний, а именно :
- бактериальный вагинит,
- трихомониаз влагалища,
- кандидозный вагинит.
Также назначается :
- перед искусственным прерыванием беременности,
- если есть показания — перед родами,
- до и после процедуры лечения эрозии прижиганием, а также при химическом лечении эрозийного поражения,
- при лечении эрозии,
- перед установкой спирали,
- перед любыми манипуляциями гинеколога, которые подразумевают введение во влагалище медицинских инструментов.
Инструкция
Вагинальная таблетка вводится во влагалище в количестве одной штуки.
Освобождать таблетку от упаковки стоит перед непосредственным использованием, и вводить ее сразу же, иначе она будет таять и ввести ее будет проблематично. Перед введением таблетки обязательно нужно тщательно вымыть руки с мылом .
В случае лечения курсом, в период менструации его прерывать нет необходимости, но в этот период гигиена рук должна быть особо тщательно соблюдена.
Во время терапии необходимо воздержаться от половых контактов и не использовать гели, мази, смазки и лубрикаторы, так как они будут полностью сводить на нет терапевтический эффект препарата.
Для более комфортного введения вагинальной таблетки рекомендуются следующие позы :
- сидя на корточках;
- стоя на одной ноге, второй упираясь в стул;
- лежа на спине с притянутыми коленями к животу.
Приняв удобную позу, необходимо пальцами одной руки развести половые губы, и указательным пальцем другой аккуратно протолкнуть таблетку вовнутрь .
После этого необходимо полежать на спине 15 минут, чтобы таблетка полностью растворилась. После этого можно вставать, не забыв подложить в нижнее белье прокладку, потому что могут появиться выделения.

Противопоказания
Препарат противопоказан в начале беременности . Также не рекомендуется прием препарата при наличии аллергических реакций на компоненты, входящие в состав таблеток.
В период лактации, а также на поздних сроках беременности применение Тержинана возможно только под пристальным контролем врача .
Отзывы женщин
{{ reviewsOverall }} / 5 Оценка пациенток (6 голосов)
Оценка препарата или метода лечения
Дисплазия шейки матки 1 степени представляет собой начальную стадию заболевания. На этом этапе болезнь затрагивает верхний эпителиальный слой слизистых тканей. Дисплазия начальной степени хорошо поддается лечению.
Дисплазия представляет собой обратимый патологический процесс, который протекает в слизистых тканях шейки матки. Под воздействием недуга изменяется строение клеток. В эпителии появляются так называемые атипичные клетки, они могут иметь неправильное строение ядра либо быть многоядерными, также наблюдается появление клеток неправильной формы. Под действием болезни ткани начинают постепенно уплотняться и разрастаться, нарушается их функция. Опухоль затрагивает не только поверхностные ткани, но проникает и в более глубокие слои эпителия. В группу риска входят молодые женщины в возрасте от 25 до 35 лет.
На начальном этапе заболевания страдает одна треть толщи эпителия. По мере углубления образования возрастает стадия болезни. Чем глубже укореняется опухоль, тем сложнее вылечить недуг. На патология затрагивает весь эпителиальный слой. Именно поэтому заболевание следует своевременно диагностировать и лечить. Последняя стадия заболевания переходит в рак. Дисплазия официально диагностируется у 40 млн. женщин во всем мире, около трети из этого числа имеют первую стадию.
В современной медицине чаще всего можно встретить термин – цервикальная интраэпителиальная неоплазия или сокращенно CIN. Стадии заболевания подразделяются на CIN 1, CIN 2, CIN 3. Нередко дисплазию , это не совсем верно, этиология этих двух недугов разная. Эрозия развивается в результате механического воздействия, дисплазия образуется в результате изменения клеточной структуры слизистых тканей.

Чтобы иметь представление о заболевании, необходимо знать, что представляет собой шейка матки, из каких тканей она состоит. В состав шейки матки входят три типа тканей:
- Эпителиальная.
- Мышечная.
- Соединительная.
Эпителиальная ткань имеет неоднородное строение. Цилиндрические клетки располагаются в 1 слой, покрывают полость матки и шейку, они имеют прямоугольное строение. Влагалище в несколько слоев покрывают плоский эпителий в виде уплощенных клеток. Эпителиальные клетки образуются на тонкой мембране, которая является основой и имеет коллагеновый состав.
Сложное строение матки приводит к патологическим процессам, которые связаны с изменением клеточной структуры. К таким заболеваниям относят эрозию, .
Существует несколько факторов, способствующих развитию дисплазии шейки матки. Но самой главной среди них является инфицирование папилломавирусом. Находясь длительное время в слизистой оболочке, вирус запускает патологические процессы.

Существует несколько типов папилломы человека, каждый из них локализуется в разных органах. К дисплазии располагают вирусы папилломы типа ВПЧ – 16 и ВПЧ – 18, также встречаются 31, 33, 45, 58, 59, 67 типы. Проникая в организм, вирус разносится с кровотоком к половым органам и укореняется в эпителиальных клетках шейки матки. Вирусные клетки начинают вырабатывать особый белок, повреждающий ДНК, благодаря чему начинают появляться атипичные клетки. Деформированные клетки начинают делиться, их количество постепенно увеличивается, и все же, в отличие от раковых клеток, они не подвержены безудержному росту.
Следует отметить и дополнительные факторы, которые предрасполагают к развитию дисплазии и осложняют ее течение:
- ослабление функции иммунной системы;
- генетическая предрасположенность;
- вредные привычки, особенно, курение;
- гормональный сбой;
- кольпит бактериального типа;
- патологические процессы, затрагивающие функцию внутренней секреции;
- наличие инфекций, передаваемых половым путем;
- повреждение половых ходов в результате аборта или родовой деятельности;
- ранняя половая жизнь;
- незащищенные случайные половые контакты;
- травмирование шейки матки;
- нехватка в организме фолиевой кислоты и каротина;
- недостаток витаминов.
Чтобы вовремя обнаружить недуг, требуется регулярно проходить профилактический осмотр у гинеколога и делать это хотя бы один раз в полгода. Не стоит забывать о том, что начальная стадия заболевания протекает бессимптомно.
Симптомы заболевания

Как правило, дисплазия первой степени протекает бессимптомно. Заподозрить едва проявляющиеся симптомы можно только при внимательном наблюдении за собственными ощущениями и состоянием организма. Тревожным сигналом может быть появление следующих симптомов:
- зуд и жжение в области внешних половых органов;
- слабые болевые ощущения в нижней части живота;
- слизистые выделения, с неприятным запахом, возможно вкрапление кровяных прожилков;
- боль при половом контакте;
- образование папиллом и кандилом.
Очень важно вовремя обнаружить недуг и начать лечение. При правильно назначенном курсе лечения заболевание редко переходит в онкологическую форму.

Во время постановки на учет, женщина проходит цитологическое обследование, в ходе которого может быть обнаружена дисплазия. В идеале такое исследование положено делать еще во время планирования беременности. Папилломавирус может находиться в организме женщины до наступления беременности и не проявлять никаких симптомов. Гормональный сбой, развивающийся у беременной женщины, активирует бактерии, которые и служат причиной дисплазии. Дисплазия не является противопоказанием для вынашивания ребенка. И все же, в тактику ведения беременности при наличии этого недуга вносят некоторые изменения.
Большинство диагностических процедур беременным не назначают. Беременной женщине достаточно регулярно наблюдаться у врача. Если патологии подверглись большие участки шейки матки, после родов могут возникнуть серьезные осложнения. У роженицы может открыться кровотечение разной степени тяжести.
Не исключен риск для здоровья новорожденных. Во время прохождения по родовым путям атипичные клетки могут попасть на слизистые оболочки младенца. Если клетки проникнут в дыхательные пути, у новорожденного появится респираторный папилломатоз, который приведет к поражению гортани и голосовых связок малыша. Данное осложнение диагностируется крайне редко, и все же не стоит исключать такой вид осложнения.
Важно! Любое хирургическое вмешательство во время беременности исключено, оно может привести к осложнению течения беременности, внутриутробной гибели эмбриона, кроме того, могут возникнуть преждевременные роды.
После того, как ребенок родится, у кормящей матери будут происходить изменения в организме, поэтому в этот период ни диагностику, ни лечение не назначают. Обследование нужно будет пройти после окончания кормления.
Диагностика

Прежде чем приступить к лечению, следует пройти полную диагностику. Сложность заключается в том, что на начальной стадии болезнь редко дает о себе знать, симптомы проявляются очень слабо или совсем отсутствуют. Нередко женщина даже не подозревает о том, что в ее организме протекают патологические процессы. Диагностический комплекс включает в себя следующие методы исследования:
- Прежде всего следует обратиться к гинекологу. Специалист проведет обследование с помощью зеркал и выявит патологические процессы, проявляющиеся внешне: появление пятен на слизистой оболочке, изменение цвета, расширение кровеносных сосудов, разного рода уплотнения и другие нарушения, характерные для данного вида заболевания.
- Кольпоскопия позволяет рассмотреть пораженный участок в многократном увеличении, в то же время будут взяты необходимые пробы для дальнейшего исследования.
- Цитодиагностика заключается в выявлении атипичных клеток.
- Полимеразная цепная реакция – метод диагностики, направленный на обнаружение онкогенных папилломных вирусов.
- После проведения цервикоскопии специалист получает снимки шейки матки, полученные с помощью специализированной камеры.
- Гистологическая диагностика заключается во взятии частички пораженной ткани на анализ, такой метод является самым информативным.
Данные полученные в ходе комплексной диагностики позволят не только подтвердить диагноз, но и определить степень его развития. При отсутствии лечения болезнь постепенно перерастет в рак. Кроме этого, могут присоединиться сопутствующие инфекции.
Лечение
Лечение дисплазии шейки матки проводится амбулаторно, госпитализации не требуется. Если ткани поражены незначительно, то специалисты наблюдают за течением опухоли, не прибегая к интенсивной терапии. Более чем в половине случаев патологический процесс приостанавливает свое развитие. Несмотря на это, нельзя пускать течение болезни на самотек. Если женщине поставлен диагноз: дисплазия шейки матки, требуется регулярно посещать гинеколога и сдавать соответствующие анализы.
Курс терапии не назначают, если:
- возраст пациентки от 20 лет и менее;
- слизистая поражена точечно;
- дисплазия не затрагивает цервикальный канал;
- не обнаружена папилломавирусная инфекция.
В остальных случаях врач назначает медикаментозную терапию. Лекарства для лечения дисплазии подразделяются три основных направления:

- Противовирусные средства.
- Антибиотики.
- Иммуностимулирующие препараты.
В качестве вспомогательных средств могут быть использованы рецепты народной медицины.
Антибиотики необходимы в том случае, если у женщины обнаружены сопутствующие инфекционные заболевания. Антибактериальные препараты назначают при наличии следующих диагнозов:
- хламидиоз;
- уреаплазмоз;
- сифилис;
- кольпит;
- вагинит;
- цервицит;
- гонорея.
Для лечения инфекции прописывают одно из следующих лекарств: Азитромицин, Доксициклин, Бетадин. Вагинит и вагиноз грибковой этиологии лечат Тержинаном. Препарат предупреждает развитие воспалительных процессов.
Чтобы избавиться от папилломавируса и прочих бактерий, назначают Генферон в виде суппозиторий. Курс лечения длится не менее десяти дней.
Среди иммуностимулирующих препаратов стоит отметить Изопринозин. Лекарство совмещает иммуностимулирующее и антивирусное действие.
Для укрепления иммунитета требуется пропить комплекс витаминов, в состав которого входят следующие витамины:
- витамин А – восстанавливает слизистые ткани;
- витамин В1 – регулирует содержание эстрогена в организме;
- витамин В2 – снабжает ткани кислородом, регенерирует ткани;
- витамин С – способствует выработке гемоглобина, оказывает общеукрепляющее действие;
- витамин Е – предупреждает функциональные расстройства.

В качестве местного средства . Суппозитории устраняют симптомы заболевания, нормализуют микрофлору, снимают воспаления, уничтожают бактерии. Наиболее популярными свечами при дисплазии шейки матки являются:
- облепиховые свечи – для снятия воспалительных процессов и заживления тканей;
- Бетадин оказывает противомикробное и антисептическое действие, справляется с кандидозом, трихомониаз, вагинит;
- Ливарол уничтожает грибковые бактерии;
- Гексикон лечит цервицит и вагинит.
В качестве дополнительной терапии можно использовать народные средства. Для спринцевания используют лекарственные травы:
- эвкалипт;
- чистотел;
- кровохлебка;
- зеленый чай.
Из трав готовят отвары. Столовую ложку сырья заливают стаканом кипящей воды. Остудив и процедив делают спринцевание. Процедуру следует повторить два раза в сутки. Лучше всего спринцеваться утром, после сна и на ночь, перед тем, как лечь спать.

Операцию на начальном этапе заболевания проводят крайне редко. Если патология активно развивается, а консервативный метод не принес желаемого результата, лечение продолжают хирургическим способом. Среди популярных оперативных методов стоит отметить:
- ДЭК (диатерокоагуляция)- один из традиционных и недорогих методов, к нему прибегают практически во всех лечебных учреждениях. Воздействие на патологический участок осуществляется с помощью воздействия электрического тока. Данный метод имеет множество недостатков, поскольку глубина воздействия контролируется с трудом. В результате чего можно удалить лишние ткани, либо, наоборот, недостаточное количество тканей, в этом случае болезнь будет и далее развиваться. Кроме того, после подобной терапии остаются рубцы.
- Криодекструкция основана на воздействии жидким азотом. Рубец, образующийся на шейке матки будет иметь более рыхлую структуру. Глубину воздействия на ткани в данном случае контролировать также сложно.
- Лазерное лечение. Воздействие лазером является одним из современных методов, это наиболее эффективный и безопасный метод терапии. Процедура проводится лазером высокой и низкой интенсивности.
После оперативного вмешательства следует восстановительный период. В это время следует соблюдать рекомендации врачей, чтобы не возникло осложнений. В период восстановления необходим половой покой, это значит, что женщине следует воздержаться от половых контактов. Также нельзя проводить спринцевание, нельзя использовать гигиенические тампоны.
Спустя четыре месяца следует пройти контрольное обследование. Врач назначает цитологическое исследование, которое потребуется проходить ежегодно.
Одним из наиболее серьезных заболеваний репродуктивной системы у женщин является дисплазия шейки матки - изменения в клетках эпителия и появление атипичных клеток, которые могут переродиться в раковые. Однако при своевременной постановке диагноза и вовремя проведенном лечении дисплазия поддается лечению.
В этой статье мы с вами подробно разберем третью, самую тяжелую степень дисплазии шейки матки, причины ее возникновения и методы лечения.
Причины возникновения дисплазии шейки матки
При данном заболевании чаще всего поражаются клетки в области, где плоский эпителий переходит в цилиндрический (так называемая зона трансформации). Это заболевание не возникает резко, оно развивается в течение долгих лет, перерастая из одной стадии в другую. Различают три стадии дисплазии:
- 1 стадия - эпителий поражен вглубь на 1/3;
- 2 стадия - эпителий поражен вглубь на 2/3;
- 3 стадия - вся толща эпителия шейки матки поражена атипичными клетками, однако заболевание не распространяется на иные ткани, сосуды, нервные окончания и пр.
Третья стадия - предраковая. Если ее не лечить, дисплазия трансформируется в онкологическое заболевание, и в организме женщины будет развиваться злокачественная опухоль.
Наиболее распространенными причинами появления и развития в женском организме дисплазии являются:
- воспалительные процессы органов репродуктивной системы (в частности, воспаления канала самой шейки матки);
- заболевания, передающиеся половым путем (ЗППП у женщин);
- длительное воздействие на организм вируса папилломы определенных типов (6, 11, 16, 18, 31, 33, 35).
Кроме того, существуют факторы риска, которые способствуют изменению клеток: это курение (как активное, так и пассивное), наследственная предрасположенность к онкологическим заболеваниям, рано начавшаяся половая жизнь и частая смена сексуальных партнеров, длительный прием оральных контрацептивов, неправильное питание и пр.).
Данное заболевание не отличается никакими характерными симптомами и диагностируется случайно, во время очередного гинекологического осмотра. Заподозрив дисплазию, врач обычно назначает дополнительные обследования, которые включают анализы на выявление половых инфекций (ПЦР), кольпоскопию, цитологический мазок по Папаниколау и, если есть подозрение на дисплазию шейки матки тяжелой степени, биопсию фрагмента измененных тканей эпителия.
Как лечить дисплазию шейки матки?
Существует стандартная схема лечения дисплазии шейки матки. Пациенток с дисплазией 3 степени лечит обычно специалист гинеколог-онколог.
Лечение заболевания базируется на следующем.
- Терапия восстановления (она проводится при дисплазии любой степени и желательна для любой женщины в качестве профилактики). Она предполагает изменение рациона питания и дополнительный прием витаминов и микроэлементов, таких как фолиевая кислота, биофлавоноиды, селен, витамины А, С, В6 и В12, Е и др.
- Удаление участка с измененными клетками. Оно проводится следующими методами:

Метод хирургического лечения врач выбирает, опираясь на данные об общем состоянии здоровья своей пациентки, истории ее болезни, наличия хронических заболеваний, желания в будущем иметь детей и т. д., поскольку это всегда связано с риском осложнений. Иногда он может избрать и выжидательную тактику, так как после восстановительной терапии динамика дисплазии может улучшиться, что при 3 стадии случается довольно редко. В запущенных случаях, а также на первых стадиях рака шейки матки обычно проводится ампутация шейки матки оперативным путем.
Дисплазия шейки матки: симптомы, лечение, осложнения, причины | Азбука здоровья
Данная патология относится к серьезным гинекологическим заболеваниям, так как является «первым звоночком» свидетельствующим о готовности шейки к встрече с раком. Поэтому дисплазия по праву считается предраковым заболеванием и требует своевременного и качественного лечения. Известно, что такое заболевание чаще всего диагностируется у молодых женщин (около 25 – 35 лет), а частота встречаемости патологии достигает 1,5 случая на 1000 представительниц слабого пола.
Термин «дисплазия шейки матки»
Дисплазией шейки называют процесс изменения строения эпителиальных клеток, покрывающих влагалищную часть шейки. Такие клетки называют атипичными, а само заболевание входит в список предраковых процессов.
Влагалищная часть шейки выстлана многослойным плоским эпителием, у которого розовый цвет, а состоит он из нескольких слоев:
- базально-парабазальный – это глубокий слой, состоящий из базальных и парабазальных клеток и граничащий с предлежащими тканями (мышечной, нервными окончаниями и сосудистыми стенками); именно в этом слое находятся молодые клетки, обновляющие эпителий;
- промежуточный;
- функциональный или поверхностный – эпителиоциты этого слоя отмирают и слущиваются, заменяясь новыми.
Клетки базального слоя округлые, имеют единственное большое круглое ядро. По мере созревания и перемещения в промежуточный и функциональный слои эпителиоциты уплощаются, их ядра уменьшаются. При дисплазии шейки в клетке происходят структурные нарушения, они становятся бесформенными и крупными, имеют множество ядер, а разделение на слои исчезает. При обнаружении подобных видоизмененных клеток говорят об атипии.
Классификация
В зависимости от толщины поражения эпителия и распространения атипии на разные пласты, дисплазия шейки матки разделяется на степени:
- дисплазия легкой степени – процесс затронул лишь нижнюю 1/3 многослойного плоского эпителия;
- дисплазия умеренная – атипия клеток обнаруживается в нижней и средней трети всего эпителия;
- тяжелая дисплазия или дисплазия III – атипические изменения клеток имеются во всех слоях многослойного эпителия, но пока не распространились на прилегающие ткани (подобную степень дисплазии называют еще неинвазивным, то есть не проникающим раком).
Причины
Самой главной причиной возникновения дисплазии служит заражение женщины вирусом папилломы человека (ВПЧ). Наиболее опасными являются онкогенные типы (16 и 18, а также 6, 11, 31, 35, 39, 59, 33, 45, 52, 58, 67 типы). И чем дольше ВПЧ персистирует в организме, тем выше вероятность развития атипии клеток шеечного эпителия – дисплазии. Известно, что более в чем 95% случаев выявленной дисплазии шейки выявляется ВПЧ. Но инфицирование ВПЧ не обязательно приведет к развитию заболевания, для этого необходимы некоторые предрасполагающие факторы:
- паритет (многочисленные роды);
- недостаток аскорбиновой кислоты, витамина А и каротина;
- прием оральных контрацептивов (употребление таблеток в течение 5 и более лет увеличивает риск развития патологии в 2 раза);
- активное либо пассивное курение («шансы» поднимаются в 2 раза);
- половые партнеры пациенток, страдающих раком головки пениса;
- ослабленный иммунитет (ВИЧ-инфекция, прием некоторых лекарственных препаратов, стрессы, недостаточное питание, неблагоприятные жилищные условия и прочие);
- ранняя половая жизнь;
- первая беременность и роды у девушек, моложе 18 лет;
- наследственность (предрасположенность к злокачественным процессам органов половой сферы);
- половые инфекции (вирус простого герпеса, цитомегаловирус, гарднереллы, грибы, микоплазмы и хламидии);
- беспорядочная половая жизнь;
- гормональные сбои и всплески (беременность, менопауза, прием гормональных лекарств);
- хроническая гинекологическая патология;
- травмы шейки матки в процессе родов, искусственных прерываний беременности и проведения гинекологических процедур.
Клиническая картина
Чаще всего дисплазия ничем себя не проявляет, а в 10% вообще является случайной находкой при осмотре. Характерных признаков заболевания не существуют, жалобы появляются лишь при подключении вторичной инфекции (бактерии, грибки или вирусы), в таком случае пациентку начинают беспокоить усиление влагалищных выделений, иногда с неприятным запахом, ощущение зуда и дискомфорта, мажущие или сукровичные выделения после полового контакта, применении тампонов.
При тяжелой степени заболевания возможно появление тянущих болезненных ощущений внизу живота. Так как дисплазия нередко сочетается с половыми инфекциями, то нередко диагностируются остроконечные кондиломы вульвы и влагалища, ануса, стертая гонорея или хламидиоз.
Диагностика
Вследствие того, что дисплазия не обладает характерными клиническими признаками, диагноз устанавливается на основании физикального осмотра в комплексе с лабораторными анализами и инструментальными методами:
Осмотр шейки в гинекологических зеркалах
Обычный осмотр часто не позволяет заподозрить данную патологию, так как изменений, видимых глазом, на шейке нет. Но в случае умеренной либо тяжелой дисплазии можно обнаружить изменение цвета слизистой (ярко-красные или белесые), разрастание эпителия в виде белесоватых бляшек, блестящую поверхность вокруг наружного зева.
Кольпоскопия
Проведение кольпоскопии показано всем женщинам раз в год, особенно при имеющихся хронических гинекологических заболеваниях. Метод представляет собой осмотр шейки аппаратом (кольпоскопом) под 10 и более кратном увеличении. Проведение диагностических проб (с разведенной уксусной кислотой и йодом) с последующим осмотром шейки матки называется расширенной кольпоскопией. При смазывании слизистой шейки матки уксусным раствором происходит сужение сосудов эпителия и коагуляция слизи, что облегчает осмотр шейки матки. На дисплазию могут указывать такие признаки, как:
- появление участков ацетобелого эпителия (элементы лейкоплакии);
- появление точечности (пунктации) грубой или нежной;
- появление многоугольных участков (слизистая как бы расчерчена линиями в разных направлениях – мозаика).
После теста с уксусной кислотой шейку матки окрашивают водным раствором йода, что называется пробой Шиллера. Заподозрить атипию эпителия шейки можно при обнаружении неокрашенных йодом участков на шейке, что говорит о недостатке гликогена в эпителиальных клетках и свидетельствует о патологичном процессе в шейке. Проба Шиллера считается положительной, если вся поверхность шейки приобретает равномерный коричневый цвет.
Цитологическое исследование мазка
Не менее важным исследованием в плане выявления заболеваний шейки матки считается и взятие мазка с шейки матки на цитологию или онкопатологию. Анализ мазка на цитологию проводится в России ежегодно каждой женщине и представляет собой соскоб с шеечной поверхности (а при обнаружении видимых глазом патологических участков с наиболее подозрительного) и из глубины цервикального канала (в некоторых случаях предраковые процессы начинают развиваться в нем, тогда как влагалищная часть шейки не изменена). Забор материала производится ложкой Фолькмана или шпателем с поверхности шейки и щеточкой или ложкой Фолькмана из шеечного канала. Это необходимо для соскабливания клеток эпителия, которые нужны для цитологического анализа, иначе в мазок попадет лишь цервикальная слизь с микрофлорой и анализ будет неинформативным. После проведения цитологического исследования мазка врач классифицирует его по Папаниколау:
- 1 тип – цитологическая картина в норме;
- 2 тип – имеются воспалительные изменения клеток;
- 3 тип – имеются отдельные эпителиальные клетки с аномалиями цитоплазмы и ядра;
- 4 тип – некоторые клетки с выраженными явлениями злокачественности (ядра крупные и неправильной форма, аномалия цитоплазмы, хромосомные перестройки);
- 5 тип – выявление атипичных (раковых) клеток.
При дисплазии 1 – 2 степеней мазок на цитологию представлен вторым и третьем типами мазка, а при тяжелой дисплазии мазок соответствует третьему и четвертому типам.
Биопсия шейки матки с грядущим выскабливанием шеечного канала
Биопсия (забор ткани с поврежденного участка шейки) производится под контролем кольпоскопии (поэтому процедура называется прицельной биопсией). Затем проводится гистологическое изучение материала. Биопсия является главным методом диагностики данного заболевания, так как позволяет изучить не только строение клеток, но и архитектонику эпителиальных слоев (их число, взаиморасположение, «глубину» атипии). После проведения биопсии и подтверждения диагноза дисплазии, пациенткам в обязательном порядке выполняется диагностическое выскабливание канала шейки матки, чтобы не пропустить предраковый процесс в нем.
Лечение
Лечение описываемого заболевания обязательно комплексное и включает следующие моменты:
- проведение противовоспалительной терапии;
- нормализация иммунологических нарушений;
- восстановление микробиоценоза влагалища.
Тактика ведения пациенток зависит от степени процесса, площади очага поражения, желания забеременеть и возраста. При выявлении легкой/умеренной степени патологии у молодых женщин и небольших патологических участках лечение не назначается, показано лишь диспансерное наблюдение (каждый квартал), так как высок шанс самопроизвольного излечения – регресса заболевания (около 70 – 90%). Но в случае выявления ВПЧ, особенно при длительном его персистировании в организме, назначается этиотропная противовирусная терапия (ацикловир, гроприносин, изопринозин, панавир) местно и системно, препараты для нормализации иммунитета (полиоксидоний, ронколейкин, иммунал, виферон) и обработка патологического участка прижигающими веществами легкого действия (солковагин). После проведения противовирусной терапии лечебные мероприятия включают пробиотики и эубиотики (бификол, бифидумбактерин, лактобактерин) в виде вагинальных тампонов, что нормализует влагалищную микрофлору.
Но консервативная терапия дает положительный эффект невсегда. Показаниями к назначению хирургического лечения служат:
- 3 степень дисплазии;
- рак шейки матки в первой стадии;
- неудовлетворительные результаты цитологических мазков и кольпоскопии при наблюдении на протяжении полугода.
К хирургическим методикам лечения дисплазии шейки матки относятся:
Диатермокоагуляция или ДТК
Суть методики заключается в деструкции (разрушении) патологического очага электрическим током высокой частоты, который подается на электрод (петлю), контачащий с шейкой. В результате происходит некроз (гибель) атипичных эпителиальных клеток, а на месте прижигания образуется струп. Метод в последние годы утратил актуальность из-за невысокой эффективности (около 70%) и большого риска возникновения осложнений (кровотечение, болевой синдром, рубцовая деформация шейки, длительный период заживления).
Криодеструкция
Данный метод заключается в обработке патологического очага холодом (жидким азотом с очень низкой температурой), в результате чего атипичные клетки разрушаются и отторгаются. Данный способ лечения подходит нерожавшим женщинам, но также имеет ряд минусов: продолжительное время заживления и высокий риск развития воспалительных процессов в обработанном очаге.
Лазеровапоризация
Суть методики заключается в действии лазерных лучей на пораженный участок (метод бесконтактный), при этом из пораженных клеток выпаривается жидкость и они разрушаются. Лечение лазером довольно эффективный способ и обладает лишь двумя недостатками: высокая цена и дорогое оборудование, которое имеется не во всех медицинских учреждениях.
Лечение радиоволнами (с помощью аппарата Сургитрон)
По действию метод похож на лазеровапоризацию, только вместо лазерных лучей используются радиоволны (метод также бесконтактный).
Оперативное вмешательство
В некоторых ситуациях показана операция на шейке матки, либо ножевая конизация или эксцизия (иссечение патологического очага в границах здоровых тканей) либо ампутация шейки матки (удаление). Показаниями к данному виду вмешательств служат:
- распространение процесса по цервикальному каналу;
- дисплазия умеренная и тяжелая, рак шейки первой степени, подтвержденные результатами биопсии;
- выраженная деформация шейки независимо от степени патологии;
- повторное лечение в случае отрицательного эффекта от методов деструкции.
После хирургического лечения
После деструкции патологического очага на шейке матке пациентке рекомендуется:
- ограничить физические нагрузки и подъем тяжестей на 1,5 – 2 месяца;
- половой покой на 1 – 3 (зависит от метода лечения);
- запрет спринцеваний и использование тампонов на весь период заживления;
- контрольный осмотр шейки через полтора месяца.
В случае возникновения болей допускается прием нестероидных противовоспалительных средств (найз, ибупрофен). В первые 3 – 4 недели после хирургического лечения возможно усиление влагалищных белей, как с запахом, так и без. При подъеме температуры до 38 и выше или появлении кровотечения следует немедленно обратиться за медицинской помощью.
Осложнения
Дисплазия шейки матки чревата следующими осложнениями, которые, как правило, возникают после хирургического лечения:
- кровотечение во время деструкции или после нее (связано с повреждениями сосудов и отторжением струпа при несоблюдении рекомендаций);
- развитие аномалий родовых сил, что обусловлено деформацией рубцами шейки матки и стенозом шеечного канала;
- бесплодие вследствие непроходимости цервикального канала (стеноза) либо в результате восходящей инфекции (хронический сальпингит и эндометрит);
- нарушение менструального цикла (гормональные проблемы);
- переход в рак шейки матки.
Вопрос – ответ
Возможен ли рецидив заболевания, и чем он обусловлен?
К сожалению, никакие методы лечения дисплазии, даже оперативное вмешательство, не дают 100% гарантии избавления от заболевания. Возобновление дисплазии возникает при неадекватно проведенном лечении, например, деструкция патологического очага была проведена, а предшествующая противовирусная терапия нет. Особенно часто дисплазия рецидивирует при длительной персистенции ВПЧ в организме. Кроме того, перед проведением хирургического лечения необходимо не только избавиться от ВПЧ, но и от остальных половых инфекций, а также провести коррекцию гормональных нарушений.
Осложняется ли течение беременности после хирургического лечения дисплазии?
Осложненное течение, как беременности, так и родов возникает после прижигания шейки (ДТК), чему способствует рубцовая деформация шейки, обуславливающая как трудности с зачатием из-за стеноза шеечного канала, так аномалии в родах (дискоординация родовых сил, разрывы шейки матки).
Допустимо ли лечить дисплазию народными методами?
Нет, и еще раз нет. Во-первых, никаких способов народной медицины лечения данной патологии не существует (как наши пра-пра-бабки могли узнать о таком заболевании?). А, во-вторых, все так называемые «народные» способы терапии (тампоны с маслом облепихи, соком алоэ или спринцевания) не только не окажут положительного эффекта, но и ускорят переход дисплазии в более тяжелую степень, так как спровоцируют пролиферацию (разрастание) атипичных клеток. Единственно, что может помочь из народной медицины, так это прием витаминных и иммуностимулирующих чаев, отваров и настоев, и только под контролем гинеколога и на определенном этапе лечения.
Эрозия шейки матки и дисплазия это одно заболевание?
Эрозия шейки матки является фоновым заболеванием, сущность которого сводится к разрастанию цилиндрического эпителия, покрывающего эндоцервикс, на влагалищную часть шейки, а в норме она выстлана многослойным эпителием. То есть, происходит замена одного типа эпителия другим. Дисплазия, грубо говоря, это предрак и суть ее заключается в изменении строения самих клеток, что при неимении должного лечения очень быстро переходит в рак шейки.
Дисплазия не считается противопоказанием к занятиям сексом?
Нет, само заболевание не налагает запрет на ведение половой жизни, но рекомендуется использование барьерных контрацептивных методов (презервативов) чтобы не инфицировать партнера ВПЧ или другими половыми инфекциями. Но при тяжелой степени заболевания возможно появление контактных кровянистых выделений во время коитуса или после него. И, конечно, необходимо соблюдать половой покой (до 2 месяцев) после хирургического лечения патологии во избежание осложнений в период заживления.
Дисплазия может исчезнуть без лечения?
Да, очень высокий процент саморазрежения процесса при легкой дисплазии (достигает 90%) и чуть меньше (около 70%) при умеренной дисплазии, но при условии отсутствия ВПЧ в организме женщины.
Как проходят роды у женщины с дисплазией, обнаруженной при беременности?
Если выявлена легкая или умеренная дисплазия, пациентку «пускают» в самостоятельные роды, то есть она рожает через естественные родовые пути, а оперативное родоразрешение проводят только по акушерским показаниям. На беременность не влияет ни течение заболевания (самоизлечение заболевания наблюдается в 60- 70% после родов при 2 и 3 степенях дисплазии и только менее чем в 1% случаев развивается малоинвазивный рак шейки), ни сама дисплазия не оказывает негативного влияния на плод. Лечение патологии откладывают на послеродовый период, так все методы деструкции неблагоприятно сказываются на развитии плода. Но если необходимо провести конизацию шейки (например, при тяжелой дисплазии), ее проводят во время гестации с последующим наложением швом на шейку (профилактика преждевременных родов), а родоразрешение осуществляется в зависимости от акушерской ситуации, либо самостоятельно, либо оперативно.
При дисплазии следует соблюдать диету?
Одним из факторов риска развития описываемого заболевания является нерациональное питание и недостаток некоторых витаминов (группы В, фолиевой кислоты, витамина Е и С). В питании должны преобладать зеленые овощи, богатые фолиевой кислотой и витаминами группы В (салат, укроп и петрушка, брокколи, соя, капуста, зеленый горошек, фасоль), аскорбиновой кислотой (цитрусовые, болгарский перец, смородина, облепиха и прочие), растительные масла (много витамина Е).
Разрешается ли загорать?
Нет, загорать при наличии любых предраковых процессов, и, безусловно, при дисплазии нельзя. Ультрафиолетовые лучи вызывают мутацию генов в клетках, что усугубляет течение заболевание. Поэтому как принимать солнечные ванны, так и загорать в солярии запрещается.
Можно ли провести ЭКО при дисплазии?
Данная патология не является абсолютным (когда говорят: категорически нельзя) противопоказанием к экстракорпоральному оплодотворению. Тем не менее, врач порекомендует обследоваться и провести лечение при необходимости перед данной процедурой, так как наличие ВПЧ в организме будущей матери может неблагоприятно сказаться на развитии плода или приведет к его заражению в родах.
Что такое фотодинамическая терапия и реально ли вылечить с ее помощью дисплазию?
Фотодинамическая терапия считается самой перспективной и высокотехнологической методикой лечения дисплазии шейки матки. Однако эффективен такой способ лечения только при наличии легкой и умеренной дисплазии. Суть метода состоит в действии лазерного луча с низкой энергией и определенной длиной волны на патологический участок, который предварительно обработан гелем-фотосенсибилизатором. Данный гель поглощает свет лазера и «включает» ряд химических реакций. То есть гель «передает лазерный импульс» внутриклеточному кислороду, который, активизируясь («вспениваясь»), разрушает клетки. Метод обладает рядом преимуществ: безболезненность, бескровность, быстрое заживление, не образуются рубцы на шейке.
Врач акушер-гинеколог Анна Созинова
Дисплазия шейки матки 1, 2, 3 степени: симптомы, лечение, фото
Что это такое — основная причина дисплазии шейки матки – это инфицирование вирусом папилломы человека. Он способствует трансформации тканей организма человека из доброкачественных в злокачественные. Своевременное проведение анализов на папилломавирус позволяет оценить вероятность развития рака шейки матки. Оно очень актуально, так как согласно статистическим данным, около 90% населения планеты инфицированы данным вирусом.Началом такого перерождения тканей считается наличие их дисплазии, которая является предстадией онкологического процесса. Суть ее заключается в патологическом изменении эпителиальных клеток и взаимоотношений между ними. В современной медицине термин «Дисплазия» заменен на «цервикальную интраэпителиальную неоплазию».
Причины дисплазии шейки матки
Дисплазия шейки матки в большинстве случаев развивается из-за папилломавирусной инфекции. Последняя приобретает более агрессивное течение, если сочетается с наличием вируса герпеса в организме (особенно второго типа). Он выступает сопутствующим фактором, который запускает процессы канцерогенеза, что приводит к развитию стойкой дисплазии. Она, как правило, самостоятельно не регрессирует. Папилломавирус имеет очень много вариаций в строении, на основании которых выделяют штаммы этого вируса (в настоящее время их примерно 70). При этом одни могут вызывать те или иные клинические проявления, а другие – могут и не вызывать. Вирус характеризуется тропностью к эпителиальным клеткам кожных покровов и слизистых оболочек. Степень онкогенного риска будет зависеть от штамма, который вызвал инфицирование. Поэтому различают штаммы с низким риском, средним и высоким онкогенным риском.
Дисплазия шейки матки 1, 2, 3 степени
Различают три основных вида дисплазии цервикального эпителия, которые определяют риск злокачественного перерождения. Первая степень дисплазии, или легкая дисплазия, характеризуется тем, что клетки, не имеющие дифференцировки определяются на участке в 1/3 от всей толщины эпителиального слоя от базальной мембраны до поверхности. Если это умеренная дисплазия, то они обнаруживаются на участке в 2/3 от всей толщи эпителия. При тяжелой дисплазии они пронизывают более 2/3 толщи эпителиального пласта. В эту же категорию включается и преинвазивный рак. Разграничить их между собой не представляется возможным. Но из-за одинаковой высокой опасности для женщины тактика лечения должна быть одинаковой.
Симптомы дисплазии шейки матки
Цервикальная интраэпителиальная неоплазия, или дисплазия, может сочетаться с кондиломами и папилломами. Они могут локализоваться на половых органах, подошвах, слизистая оболочка дыхательный путей и т.д. Это сочетание симптомов и должно натолкнуть врача на мысль о поиске предопухолевого процесса. В целом дисплазии шейки матки протекают бессимптомно. Во время осмотра в зеркалах могут обнаруживаться участки эрозии или ороговения. В таком случае обязательно проведение более прицельного диагностического поиска.
Диагностика дисплазии
В зависимости от выраженности происходящих изменений в эпителии дисплазия шейки матки классифицируется на три степени:
- легкая
- средняя
- тяжелая.
Однако диагностика данного процесса достаточно сложная, так как его клинические проявления длительное время отсутствуют. Основными рекомендуемыми диагностическими тестами являются:
- кольпоскопия с детальным изучением патологически измененного участка
- цитологическое исследование взятых мазков
- гистологическое исследование, которое ставит точку в установлении правильного диагноза.
Цитологическим признаком, который указывает на инфицированность папилломавирусами, является обнаружение таких клеток в мазках, как койлоциты. Их особенностью является наличие большой светлой зоны в окружности ядра. Она появляется в результате гибели части цитоплазмы и цитоплазматических органелл. Помимо койлоцитов также могут быть обнаружены:
- ороговевшие и ороговевающие эпителиальные клетки
- клетки с двумя ядрами
- акантоз.
Следует помнить, что на основании цитологического исследования можно только заподозрить цервикальную интраэпителиальную неоплазию. Так, в 30% случаев могут быть получены ложноотрицательные результаты, то есть при наличии дисплазии она не диагностируется. Поэтому при выявлении патологических изменений в цитологическом мазке показано проведение гистологического исследования, которое позволяет оценить степень дисплазии. Оно включает в себя биопсию из патологически измененных участков шейки и/или раздельное диагностическое выскабливание цервикального канала. Основными гистологическими признаками дисплазии принято считать следующие:
- клеточное ядро становится больших размеров
- форма его становится неправильной
- различные варианты строения ядер в одном материале
- большое количество митотически делящихся клеток
- неправильные митозы
- нарушено или отсутствует созревание клеток.
Помимо этого обязательно оценить инфицированность организма папилломавирусами. Для этого могут применяться различные методы исследования:
- 1) Полимеразная цепная реакция, позволяющая оценить конкретный штамм и степень его онкогенного риска.
- 2) Серологическое исследование, которое определяет антитела к этим вирусам.
Лечение дисплазии шейки матки
В основном применяют хирургическое и деструктивное лечение дисплазии шейки матки. Разберемся подробнее, какой метод лучше использовать.
- 1) Деструктивное, при котором разрушается патологический цервикальный эпителий (применение лазера, криодеструкция, диатермокоагуляция)
- 2) Хирургическое, подразумевающее удаление данной ткани. Сюда относятся все виды эксцизий.
Каждый из этих видов имеет свои показания и противопоказания, а также облает разной эффективностью. Поэтому в отдельности будет рассмотрен каждый из них. Диатермокоагуляция подразумевает «прижигание» диспластически измененного участка цервикального эпителия с помощью электрического тока. Эффективность метода колеблется от 70 до 97% при лечении дисплазии эктоцервикального эпителия. Существенным недостатком этого вида лечения является невозможность контролировать глубину воздействия на ткани. К тому же достаточно часто могут развиваться осложнения:
- кровотечение
- образование рубцов, в том числе и деформирующих цервикальный канал (это может в дальнейшем сказаться на процессе открытия шейки матки в родах, поэтому нерожавшим диатермокоагуляция не рекомендуется)
- постоянные боли в течение всего периода заживления
MyMedicalPortal.net
Здравствуйте. Подскажите пожалуйста, как вылечить дисплазию шейки матки 2 степени… без врача? народными средствами?
Евгения Шевелёва
Без врача… ещё и 2й степени… «домашними» средствами… девушка, Вам СОВСЕМ не страшно?…
Денис Тараторовский
Не играйтесь, риск онкологии у Вас значительно выше. Лучше к врачу.
Вы реально верите, что бабки могли диагностировать это заболевание и придумали для лечения какие-то средства..?
Андрей Енютин
ищите инфекцию с врачом или без него. только не говорите что ее нет, просто вы плохо искали.
Светлана Марачковская
тут только прижигание поможет, ну или подождать пока в рак перейдет, не долго осталось